Καρκίνος του προστάτη
Ο καρκίνος του προστάτη αποτελεί το συχνότερο καρκίνο στους άνδρες του Δυτικού κόσμου και τη δεύτερη αιτία θανάτου από καρκίνο στον ανδρικό πληθυσμό. Είναι συχνότερος στις μεγαλύτερες ηλικίες άνω των 70 ετών, αλλά μπορεί να εμφανιστεί και σε νεότερους άνδρες. Η συχνότητά του είναι υψηλότερη στη Βόρεια και Δυτική Ευρώπη με πάνω από 200 περιστατικά ανά 200.000 άνδρες το χρόνο, αλλά νεότερες επιδημιολογικές μελέτες δείχνουν αύξηση και στη Νότια Ευρώπη. Η πενταετής επιβίωση της νόσου αυξήθηκε από 74% το 1999-2001 σε 85% το 2005-2007.
Ποιοι είναι οι παράγοντες κινδύνου και πώς ταξινομείται ο καρκίνος του προστάτη;
Ο προστάτης είναι ένας αδένας που περιβάλει την ανδρική ουρήθρα ακριβώς μπροστά από την ουροδόχο κύστη. Ο καρκίνος του προστάτη είναι σήμερα ο συχνότερος καρκίνος στους άνδρες του Δυτικού κόσμου και αποτελεί τη δεύτερη αιτία θανάτου από καρκίνο. Υπολογίζεται ότι η πιθανότητα να νοσήσει ένας άνδρας κατά τη διάρκεια της ζωής του είναι περίπου 15%. Η νόσος συνήθως ανευρίσκεται σε άνδρες ηλικίας 60-80 ετών και σπάνια πριν την ηλικία των 50. Μετά τα 80 έτη η συχνότητα του λανθάνοντος καρκίνου του προστάτη ξεπερνά το 65%. Διάφοροι παράγοντες έχουν ενοχοποιηθεί, όπως η γενετική προδιάθεση, η φυλή, ορμόνες , χημικές ουσίες καθώς και η πλούσια σε κορεσμένα λίπη δίαιτα.
Η οικογενειακή προδιάθεση είναι αποδεδειγμένα ο ισχυρότερος παράγοντας κινδύνου. Αν υπάρχει ένας πρώτου βαθμού συγγενής (αδελφός ή πατέρας) με τη νόσο η πιθανότητα να νοσήσει κάποιος είναι διπλάσια από του γενικού πληθυσμού, ενώ αν υπάρχουν δύο πρώτου βαθμού συγγενείς η πιθανότητα μπορεί να τετραπλασιαστεί. Υπάρχουν και αληθινά κληρονομικές μορφές προστατικού καρκίνου, στις οποίες υπάρχουν τρεις ή περισσότεροι συγγενείς που θα διαγνωσθούν με τη νόσο σε νεαρή ηλικία (πριν την ηλικία των 55 ετών).
Η φυλή επίσης παίζει το ρόλο της, με τους αφροαμερικανούς να έχουν τον υψηλότερο κίνδυνο. Από την άλλη το περιβάλλον φαίνεται να παίζει σημαντικό ρόλο, καθώς όταν για παράδειγμα οι Γιαπωνέζοι μετακομίσουν από την Ιαπωνία στην Αμερική ο κίνδυνος αυξάνεται και πλησιάζει των Αμερικανών.
Στο κομμάτι της πρόληψης έχουν δοκιμαστεί διάφορα φάρμακα χωρίς όμως τα τελικά αποτελέσματα των μελετών να δείχνουν ισχυρά αποτελέσματα. Τέτοια φάρμακα είναι οι αναστολείς της 5α ρεδουκτάσης φιναστερίδη και ντουταστερίδη και το σελήνιο. Γενικά με τα αποτελέσματα των μελετών που έτρεξαν για πολλά χρόνια, δεν μπορεί να υποστηριχθεί η χρήση τους για πρόληψη.
Η ταξινόμηση της επιθετικότητας της νόσου γίνεται με το Gleason score της βιοψίας. Έτσι η νόσος χωρίζεται σε χαμηλού, μέσου και υψηλού κινδύνου. Ο παθολογανατόμος που θα δει τη βιοψία είναι ο αρμόδιος για να καθορίσει το Gleason score σε μία κλίμακα από 2 έως 10 και το ποσοστό της νόσου στα ιστοτεμάχια της βιοψίας. Όταν το Gleason score είναι έως και 6 η νόσος θεωρείται υψηλής διαφοροποίησης (χαμηλού κινδύνου), όταν είναι 7 είναι μέτριας διαφοροποίησης (μετρίου κινδύνου) και όταν το Gleason score είναι 8 έως 10 είναι χαμηλής διαφοροποίησης (υψηλού κινδύνου νόσος).
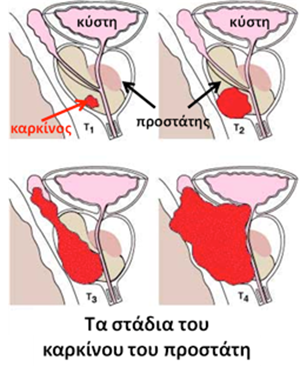
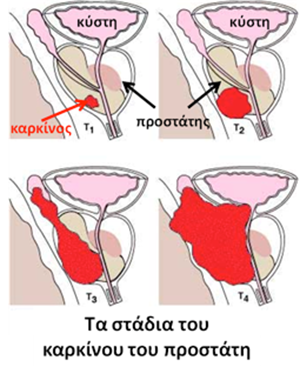
Από εκεί και πέρα υπάρχει το σύστημα ΤΝΜ που ταξινομεί τη νόσο με βάση την επέκτασή της.
- Η Τ1 και Τ2 νόσος είναι ενδοπροστατική, δηλαδή δεν έχει ξεφύγει από τον αδένα.
- Στην Τ3 νόσο υπάρχει εξωπροστατική επέκταση (T3a) ή διήθηση των σπερματοδόχων κύστεων (Τ3b).
- Στην Τ4 νόσο ο καρκίνος του προστάτη διηθεί και επεκτείνεται σε γύρω δομές, όπως ο αυχένας της κύστεως, το ορθό και το πυελικό έδαφος.
Όταν με βάση τις εξετάσεις σταδιοποίησης δεν υπάρχουν λεμφαδενικές μεταστάσεις η νόσος είναι Ν0 και αν υπάρχουν λεμφαδενικές μεταστάσεις τοπικά στους λαγόνιους λεμφαδένες είναι Ν1. Αν υπάρχει απομακρυσμένη λεμφαδενική νόσος, τότε μιλάμε για M1a νόσο και αν υπάρχουν οστικές ή άλλες μεταστάσεις για Μ1b και Μ1c νόσο. Η συνηθέστερη μετάσταση είναι προς τα οστά και το 85% των ασθενών που θα καταλήξουν από τη νόσο έχουν οστικές μεταστάσεις.
Ανήκω σε ομάδα υψηλού κινδύνου ή θέλω να επισκεφτώ προληπτικά τον ουρολόγο. Ποιες εξετάσεις θα κάνω; Ποια είναι τα συμπτώματα του καρκίνου του προστάτη;
Οι δύο εξετάσεις πάνω στις οποίες θα στηριχθεί η διάγνωση του καρκίνου του προστάτη είναι η μέτρηση του PSA και η δακτυλική εξέταση. Σήμερα γίνεται προσπάθεια στο εργαστήριο να ανακαλύψουμε πιο αξιόπιστους δείκτες, αλλά όχι με χειροπιαστά ακόμα αποτελέσματα για ευρεία χρήση.
Γενικά οι ομάδες αυξημένου κινδύνου για τη νόσο είναι:
- Άνδρες άνω των 50 ετών.
- Άνδρες άνω των 45 ετών με οικογενειακό ιστορικό προστατικού καρκίνου.
- Αφροαμερικάνοι άνω των 45 ετών.
- Άνδρες με PSA άνω του 2 ng/ml στα 60 χρόνια.
- Άνδρες με PSA άνω του 1 ng/ml στα 40 χρόνια.
Μέτρηση P.S.A (ειδικού προστατικού αντιγόνου) στο αίμα
Το PSA είναι ένα ένζυμο που παράγεται στον προστάτη και παίζει ρόλο στη ρευστοποίηση του σπέρματος. Μετράται με εξέταση αίματος στο μικροβιολόγο. Παράγοντες που μπορούν να αυξήσουν την τιμή του είναι η λοίμωξη (οξεία προστατίτιδα), η εκσπερμάτιση και οι χειρισμοί στην περιοχή (για παράδειγμα κυστεοσκόπηση ή δακτυλική εξέταση). Για αυτό το λόγο συμβουλεύουμε τους άνδρες να μετρούν το PSA μετά από ολιγοήμερη αποχή από την εκσπερμάτιση και όχι αμέσως μετά τη δακτυλική εξέταση την ίδια μέρα. Επίσης το PSA δεν είναι αξιόπιστο στη φάση της οξείας προστατίτιδας που συνήθως είναι πολύ υψηλό. Σε αυτή την περίπτωση συστήνουμε μέτρηση μετά από 2 έως 3 μήνες.
Δυστυχώς το P.S.A δεν είναι ειδικό μόνο για τον καρκίνο του προστάτη και βρίσκεται ανεβασμένο και σε άλλες καταστάσεις, όπως στην καλοήθη υπερπλασία του προστάτη και στη χρόνια προστατίτιδα. Οι ενδεικτικές φυσιολογικές τιμές είναι 0-4 ng/ml. Όμως υπάρχει πιθανότητα να υπάρχει καρκίνος ακόμα και σε μετρήσεις κάτω του 4 ng/ml.
Συνήθως μεγαλύτεροι υπερπλαστικοί προστάτες έχουν υψηλότερες τιμές PSA και συχνά σε επίπεδα 4 έως 10 ng/ml. Η εξέτασή σας από τον ουρολόγο είναι αναντικατάστατη. Αυτός θα αποφασίσει σε συνδυασμό με τα άλλα ευρήματα αν υπάρχει λόγος να κάνετε βιοψία ή με πιο τρόπο να παρακολουθηθείτε.
Σε τιμές PSA από 4 έως 10 ng/ml μιλάμε για τη λεγόμενη ‘γκρίζα ζώνη’. Εκεί μπορεί να δοθούν δύο διαφορετικές γνώμες (για παράδειγμα άμεση βιοψία ή επανάληψη της μέτρησης σε λίγους μήνες) που να είναι και οι δύο σωστές. Ο ουρολόγος αξιολογεί εκτός του PSA, τα ευρήματα της δακτυλικής εξέτασης, το μέγεθος του προστάτη, την ηλικία και τη γενική κατάσταση του άνδρα και εξηγεί τις επιλογές. Γενικά η προσπάθεια παγκόσμια αυτή τη στιγμή είναι να βρούμε τρόπους ώστε να ελαττώσουμε κατά το δυνατόν τον αριθμό των βιοψιών και την υπερδιάγνωση του προστατικού καρκίνου. Μία σημαντική σύγχρονη εξέταση απεικόνισης είναι η πολυπαραμετρική μαγνητική τομογραφία προστάτη που μπορεί σε έμπειρα χέρια και με αξιόπιστο μηχάνημα να ανιχνεύσει έως και το 95% των επικίνδυνων προστατικών καρκίνων. Αν η μαγνητική δεν έχει ευρήματα (PIRADS 1 και 2) ο άνδρας συνήθως θα μείνει σε στενή παρακολούθηση με μετρήσεις psa, χωρίς να γίνεται βιοψία προστάτη. Αν η μαγνητική έχει ευρήματα ύποπτα για κακοήθεια (PIRADS 4 κι 5) τότε προχωρούμε σε κατευθυνόμενη βιοψία, κυρίως από αυτά τα σημεία.
Μετά την ηλικία των 75 ετών ένα πολύ μεγάλο ποσοστό ανδρών έχουν μικρές εστίες καρκίνου στον προστάτη, οι οποίες δεν θα απειλήσουν σχεδόν ποτέ τη ζωή τους. Το ποσοστό αυτό μετά τα 80 έτη μπορεί να φθάνει το 80%. Έτσι χρειάζεται μεγάλη προσοχή γιατί υπάρχει σοβαρός κίνδυνος υπερδιάγνωσης της νόσου, να διαγνωσθεί δηλαδή κάτι που δεν θα απειλούσε ποτέ τη ζωή του άνδρα με όλες τις ψυχικές και άλλες επιπτώσεις που αυτό θα έχει. Ο ουρολόγος πρέπει να αξιολογήσει τη γενική κατάσταση του ηλικιωμένου και το προσδόκιμο επιβίωσης και να αποφασίσει αν πρέπει να προχωρήσει σε περαιτέρω έλεγχο.
Δακτυλική εξέταση προστάτη
Επειδή τα περισσότερα νεοπλάσματα ξεκινούν από την περιφερική ζώνη του προστάτη, συχνά είναι ψηλαφητά. Η δακτυλική εξέταση γίνεται με χρήση βαζελίνης ή jell αναισθητικού με το δείκτη του ουρολόγου από το ορθό. Ο γιατρός αξιολογεί το μέγεθος του προστάτη και την παρουσία ή όχι ύποπτων σκληρών ή υπόσκληρων περιοχών. Ακόμα και αν κάτι ψηλαφηθεί, δεν είναι δεσμευτικό ότι πρόκειται για καρκίνο, αλλά μπορεί να είναι για παράδειγμα εστία χρόνιας κοκκιωματώδους φλεγμονής και προστατίτιδας. Αντίστροφα, ακόμα και αν η δακτυλική δεν έχει παθολογικό εύρημα και ο προστάτης είναι μαλακός, αυτό δεν αποκλείει την παρουσία καρκίνου. Γενικά την απόφαση για βιοψία ή παρακολούθηση θα την πάρει ο ουρολόγος σας μετά από εκτενή αξιολόγηση των ευρημάτων.
Συμπτώματα προστατικού καρκίνου
Στα αρχικά στάδια η νόσος δεν δίνει συμπτώματα συνήθως . Όταν το νεόπλασμα επεκταθεί μπορεί να προκαλέσει νυκτουρία, ελάττωση της ακτίνας της ούρησης, συχνουρία, επίσχεση ούρων, αιματουρία, οστικά άλγη και νευρολογικά συμπτώματα από πίεση του νωτιαίου μυελού λόγω οστικών μεταστάσεων.
Ο ουρολόγος μου πρότεινε να γίνει βιοψία προστάτη. Πώς γίνεται, ποια προετοιμασία χρειάζεται και ποιες είναι οι πιθανές επιπλοκές;
Η βιοψία του προστάτη είναι ο μόνος τρόπος για να επιβεβαιωθεί ή να αποκλειστεί ο καρκίνος του προστάτη σε άνδρες με υποψία της νόσου. Είναι μία ειδική επεμβατική διαδικασία που γίνεται καθοδηγούμενα με τον διορθικό υπερηχογράφο, μέσα δηλαδή από το ορθό που είναι το τελικό τμήμα του παχέος εντέρου. Πάγια προσωπική άποψη του κυρίου Παπαδημητρίου είναι ότι η βιοψία δεν πρέπει να γίνεται στο χώρο του ιατρείου, αλλά στην κλινική για λόγους ασφαλείας. Για εκτενείς λεπτομέρειες σχετικές με τη βιοψία, επισκεφτείτε το κεφάλαιο ‘βιοψία προστάτη’ στις ‘παθήσεις του προστάτη’.
Η βιοψία που έκανα έδειξε ότι πάσχω από καρκίνο του προστάτη. Ποια είναι τα επόμενα βήματα και οι θεραπευτικές επιλογές;
Ο ουρολόγος θα σας εξηγήσει τα αποτελέσματα και τον βαθμό επικινδυνότητας της νόσου. Θα σας ζητηθούν πιθανώς οι εξής εξετάσεις:
- Αξονική τομογραφία κοιλίας, προς αποκλεισμό λεμφαδενικών και άλλων μεταστάσεων, για παράδειγμα στο ήπαρ.
- Σπινθηρογράφημα οστών προς αποκλεισμό οστικών μεταστάσεων.
- Πολυπαραμετρική μαγνητική τομογραφία προστάτη, αν είναι διαθέσιμη στην περιοχή που ζείτε. Είναι μία σύγχρονη εξέταση που δίνει μία πολύ καλή εικόνα της τοπικής επέκτασης της νόσου (πιθανή εξωπροστατική επέκταση ή διήθηση γειτονικών οργάνων). Αυτό μπορεί να βοηθήσει στο σχεδιασμό της θεραπείας (για παράδειγμα στο αν μπορεί να γίνει προσπάθεια διατήρησης των νευραγγειακών δεματίων της στύσης, ώστε να ελαττωθούν οι πιθανότητες στυτικής δυσλειτουργίας μετά το χειρουργείο).
Στη συνέχεια και ανάλογα με τα αποτελέσματα της σταδιοποίησης, ο ουρολόγος θα σας εξηγήσει τις θεραπευτικές επιλογές.
Έχω καρκίνο του προστάτη χωρίς μεταστάσεις. Ποιες είναι οι πιθανές θεραπείες;
Όταν ο καρκίνος του προστάτη είναι τοπικά εντοπισμένος υπάρχουν τρεις κύριες επιλογές: η ριζική προστατεκτομή, η ακτινοθεραπεία (εξωτερική ή βραχυθεραπεία) και η ενεργητική παρακολούθηση σε νόσο χαμηλού κινδύνου.
Ριζική προστατεκτομή
Η ριζική προστατεκτομή περιγράφηκε στις αρχές της δεκαετίας του 1980 από τον Αμερικανό Patrick Walsh, που θεωρείται και ο πατέρας της μεθόδου. Περιλαμβάνει την πλήρη αφαίρεση του προστατικού αδένα και των σπερματοδόχων κύστεων μαζί με τμήματα των γύρω ιστών, ώστε να υπάρχουν κατά το δυνατόν αρνητικά χειρουργικά όρια ακόμα και αν η νόσος έχει μικροσκοπική περιπροστατική επέκταση. Μπορεί να συνδυάζεται ή όχι με εκτεταμένη αφαίρεση λαγόνιων λεμφαδένων, ανάλογα με τον βαθμό επικινδυνότητας της νόσου (λεμφαδενικός καθαρισμός).
Μετά την αφαίρεση του προστάτη και των σπερματοδόχων κύστεων η ουρήθρα επανενώνεται με ράμματα με τον αυχένα της ουροδόχου κύστεως και τοποθετείται καθετήρας, ο οποίος ανάλογα με την τακτική του κάθε ουρολόγου μπορεί να παραμείνει από 7 έως 15 ημέρες. Οι ημέρες νοσηλείας στην ανοικτή ριζική προστατεκτομή είναι συνήθως 5-10. Ζητάμε μέτρηση του PSA ένα μήνα μετά την προστατεκτομή και αυτό συνήθως είναι κοντά στο μηδέν. Μετά την επέμβαση και ανάλογα με την τελική βιοψία, θα απαιτηθεί παρακολούθηση με μετρήσεις του PSA, καθώς δυστυχώς ένας στους τρεις άνδρες θα εμφανίσει βιοχημική υποτροπή τα επόμενα 15 χρόνια (αύξηση δηλαδή του PSA πάνω από 0,2 ng/ml χωρίς συμπτώματα). Σε αυτή την περίπτωση συνήθως κάνουμε συμπληρωματική ακτινοθεραπεία.
Την τελευταία δεκαετία προστέθηκε στις επιλογές μας η λαπαροσκοπική και η ρομποτική ριζική προστατεκτομή. Και οι δύο φαίνεται ότι έχουν παρόμοια ογκολογικά αποτελέσματα. Η ρομποτική ριζική προστατεκτομή με το σύστημα DaVinci είναι ιδιαίτερα δημοφιλής παγκόσμια σήμερα. Φαίνεται ότι προσφέρει κατά μέσο όρο λιγότερες ημέρες νοσηλείας, μικρότερη διεγχειρητική αιμορραγία και γρηγορότερη επιστροφή για τον άνδρα στη συνήθη δραστηριότητά του. Βέβαια όπως σε όλες τις χειρουργικές τεχνικές, είναι πολύ καθοριστική η εμπειρία του χειρουργού.
Σήμερα η ριζική προστατεκτομή αποτελεί την πιο δημοφιλή θεραπεία του τοπικά εντοπισμένου καρκίνου του προστάτη σε άνδρες με τουλάχιστον δεκαετές προσδόκιμο επιβίωσης. Τα ογκολογικά της αποτελέσματα είναι εξαιρετικά και η πλειοψηφία αυτών των ανδρών θα ζήσει και θα είναι άλλη η αιτία θανάτου τελικά. Παρόλα αυτά, είναι ένα μεγάλο χειρουργείο με πιθανές άμεσες και απώτερες επιπλοκές, για τις οποίες πάντα ο άνδρας πρέπει να ενημερώνεται. Επιγραμματικά οι συχνότερες είναι:
Ακράτεια ούρων: Συνήθως αμέσως μετά την αφαίρεση του καθετήρα οι περισσότεροι άνδρες έχουν ακράτεια ούρων. Ο κύριος λόγος για την ακράτεια είναι ότι χειρουργικά αφαιρείται υποχρεωτικά ο ένας από τους δύο σφιγκτήρες της ουρήθρας και αυτό αποτελεί κομμάτι της επέμβασης (έσω σφιγκτήρας). Προτείνουμε μια σειρά από ασκήσεις πυελικού εδάφους για εκγύμναση των μυών της περιοχής για τον πρώτο χρόνο. Επίσης μπορεί να συνταγογραφηθεί φαρμακευτική αγωγή, αν η ακράτεια είναι σοβαρή. Τελικά ένα χρόνο μετά το χειρουργείο το ποσοστό των ανδρών που ακόμα θα έχει ακούσια απώλεια ούρων είναι περίπου 10%. Σε αυτή την περίπτωση και αν το σύμπτωμα δημιουργεί μείζον πρόβλημα στην ποιότητα ζωής μπορεί να συζητηθεί το ενδεχόμενο τοποθέτησης τεχνητού σφιγκτήρα.
Στυτική δυσλειτουργία: Δυστυχώς κατά τη ριζική προστατεκτομή υπάρχει βλάβη στο νευραγγειακό δεμάτιο της στύσης που περνάει ακριβώς δίπλα από τον προστάτη. Τα τελευταία χρόνια και όταν η νόσος θεωρούμε ότι είναι μόνο μέσα στον προστάτη, επιχειρούμε την νευροπροστατευτική μέθοδο, προσπάθεια δηλαδή διατήρησης των νεύρων. Αυτό αυξάνει την πιθανότητα σταδιακής βελτίωσης της στύσης στον πρώτο χρόνο. Σε γενικές όμως γραμμές, η πλειοψηφία των ανδρών θα έχουν στυτική δυσλειτουργία μετεγχειρητικά και δεν θα καταφέρνουν χωρίς φαρμακευτική βοήθεια να πετύχουν ικανή για διείσδυση στύση. Μία συνήθης πρακτική, ειδικά σε νεότερους άνδρες, είναι μετεγχειρητικά να χορηγούμε κάποιο από τα φάρμακα της στύσης ώστε να βελτιωθεί η κυκλοφορία του αίματος στο πέος και κατά το δυνατό να επανέλθουν εν μέρει οι νυκτερινές στύσεις. Αυτό προστατεύει τον στυτικό ιστό από τη νευροαπραξία. Αν οι μήνες περνούν και τα φάρμακα δεν δουλεύουν, χρησιμοποιούμε τις ενδοσηραγγώδεις ενέσεις. Μαθαίνουμε δηλαδή τον άνδρα που το επιθυμεί να κάνει μόνος του μία λεπτή ένεση στο πέος που περιέχει μία αγγειοδραστική ουσία, συνήθως την αλπροσταδίλη. Έτσι επιτυγχάνεται μία στύση ικανή για διείσδυση που συνήθως υποχωρεί εντός δύο ωρών. Επιπλοκές των ενέσεων μπορεί να είναι ο πόνος, τα μικρά αιματώματα του πέους και ο πριαπισμός ,η παρατεταμένη δηλαδή επώδυνη στύση που πρέπει ο γιατρός να διορθώσει άμεσα. Αν ο άνδρας δεν επιθυμεί να δοκιμάσει ενδοσηραγγώδεις ενέσεις, μπορεί να γίνει συζήτηση για τοποθέτηση πεϊκής πρόθεσης, μίας συσκευής δηλαδή που εμφυτεύουμε στο εσωτερικό του πέους και μέσω μία ειδικής αντλίας μπορεί να φουσκώνει και να ξεφουσκώνει σύμφωνα με την επιθυμία του ασθενούς.
Στένωμα στην κυστεοουρηθρική αναστόμωση: Αυτό συνήθως συμβαίνει εντός των πρώτων 12 μηνών λόγω ανάπτυξης ουλώδους ιστού σε ποσοστό 5-10%. Το ποσοστό αυτό φαίνεται ότι είναι μικρότερο στη ρομποτική τεχνική. Εκδηλώνεται με εμφάνιση σημαντικής δυσκολίας στην ούρηση και παρατεταμένου χρόνου ούρησης. Αν το παρατηρήσετε μετά το χειρουργείο ενημερώστε τον ουρολόγο σας. Συνήθως απαιτείται διουρηθρική διάνοιξη, αλλά σε μεγάλο ποσοστό μπορεί να υποτροπιάσει.
Λεμφοίδημα: Σε όλο και περισσότερους άνδρες με μέσου ή υψηλού κινδύνου νόσο πραγματοποιούμε εκτεταμένη αφαίρεση λεμφαδένων. Αυτό φαίνεται να βελτιώνει τα ογκολογικά αποτελέσματα σε βάθος χρόνου. Επίσης μπορεί στην τελική βιοψία να φανεί ότι κάποιοι λεμφαδένες είναι διηθημένοι από το νεόπλασμα και αυτό να μην είχε φανεί στην αρχική αξονική τομογραφία. Λόγω του λεμφαδενικού καθαρισμού, αποκόπτεται μοιραία ένα κομμάτι της αποχέτευσης της λέμφου και απαιτείται χρόνος ώστε να δημιουργηθεί νέο δίκτυο. Έτσι μπορεί να υπάρχει λεμφοίδημα, μαλακή δηλαδή διόγκωση στο όσχεο και στα κάτω άκρα συνήθως. Αντιμετωπίζεται συνήθως με ειδικές κάλτσες και ανάρροπη θέση των ποδιών. Επίσης μπορεί να υπάρχει παρατεταμένη λεμφόρροια από την παροχέτευση του χειρουργείου και να απαιτηθεί η παραμονή της για περισσότερες ημέρες.
Ακτινοθεραπεία
Η εξωτερική ακτινοθεραπεία αποτελεί μία άλλη επιλογή εκτός του χειρουργείου στην τοπικά εντοπισμένη νόσο. Σήμερα με τα πιο σύγχρονα μηχανήματα ακτινοθεραπευτικής και την πρόοδο της τεχνολογίας, μπορεί να εστιαστεί καλύτερα η δόση μόνο πάνω στα όργανα-στόχους και να περιοριστεί η διασπορά της ακτινοβολίας στα γύρω όργανα, άρα και οι επιπλοκές. Υπάρχουν μεγάλες μελέτες με παρακολούθηση πολλών ετών που δείχνουν πολύ καλά μακροχρόνια ογκολογικά αποτελέσματα. Ανάλογα με την επιθετικότητα της νόσου, ο ασθενής σχεδιάζεται από τον ακτινοθεραπευτή με χρήση αξονικού τομογράφου ώστε να είναι σαφείς οι περιοχές που θα ακτινοβοληθούν. Αν η νόσος είναι υψηλού κινδύνου, ακτινοβολούνται εκτεταμένα και οι λαγόνιοι λεμφαδένες. Η ακτινοθεραπεία του προστάτη συνδυάζεται συνήθως με ορμονοθεραπεία, που είναι μία ένεση που γίνεται μία φορά το μήνα ή το τρίμηνο. Σε μέτριου κινδύνου νόσο η ορμονοθεραπεία γίνεται για 12-18 μήνες, ενώ για υψηλού κινδύνου νόσο απαιτείται ορμονοθεραπεία 3 ετών. Αυτό φαίνεται από μεγάλες μελέτες ότι έχει καλύτερο ογκολογικό αποτέλεσμα. Επιπλοκές της ακτινοθεραπείας είναι η ακτινική κυστίτιδα και εντερίτιδα που μπορούν να εκδηλωθούν με αιματουρία και αιματοχεσία καιρό μετά την ακτινοθεραπεία, τα στενώματα της ουρήθρας, η ανικανότητα και ο θάνατος (0,8%). Σε σχέση με τη ριζική προστατεκτομή, υπάρχει σχετική διχογνωμία καθώς οι μελέτες που υπάρχουν είναι ανομοιογενείς και όχι απόλυτα συγκρίσιμες. Γενικά φαίνεται ότι στις μεγαλύτερες ηλικίες (άνω των 70 ετών) τα αποτελέσματα είναι όμοια, ενώ σε μικρότερες ηλικίες το πιθανότερο είναι ότι η ριζική προστατεκτομή έχει καλύτερα μακροχρόνια ογκολογικά αποτελέσματα.
Μια ειδική μορφή ακτινοθεραπείας σε νόσο χαμηλού κινδύνου είναι η βραχυθεραπεία. Είναι ελάχιστα επεμβατική μέθοδος, στην οποία εμφυτεύονται μέσα στον προστάτη με ειδική καθοδήγηση κοκκία ραδιενεργού υλικού όπως το Ιώδιο-125, τα οποία ακτινοβολούν για μεγάλο χρονικό διάστημα τον ιστό (περίπου 6 μήνες). Έτσι αποφεύγεται ζημιά στα γύρω όργανα, όπως το έντερο και η ουροδόχος κύστη. Η βραχυθεραπεία δεν προτείνεται σε μεγάλους προστάτες ή εκτεταμένα νεοπλάσματα ή νόσο μέσου και υψηλού κινδύνου ή σε άνδρες με σοβαρά συμπτώματα από το κατώτερο ουροποιητικό σύστημα, κυρίως δυσκολία στην ούρηση. Η νοσηλεία συνήθως είναι μίας ημέρας. Η βραχυθεραπεία μπορεί επίσης να συνδυαστεί με εξωτερική ακτινοθεραπεία. Ως επιπλοκές αναφέρουμε την επιδείνωση της ούρησης λόγω οιδήματος της ουρήθρας, την ανικανότητα σε ποσοστό 50% και την αιματουρία.
Ενεργητική παρακολούθηση
Ένα σημαντικό ποσοστό ανδρών με νόσο χαμηλού κινδύνου δεν θα απειληθούν ποτέ από αυτήν. Από την άλλη, οποιαδήποτε θεραπευτική επιλογή και να επιλεχθεί (χειρουργείο ή ακτινοθεραπεία) μπορεί να έχει επιπλοκές. Η ενεργητική παρακολούθηση έχει το νόημα της στενής παρακολούθησης της χαμηλού κινδύνου νόσου, ώστε αν διαπιστωθεί στην πορεία ότι γίνεται πιο επιθετική να δοθεί τότε θεραπεία ίασης. Αυτό έχει σαν αποτέλεσμα οι μισοί και περισσότεροι άνδρες να μην χρειαστεί να λάβουν θεραπεία ίασης ποτέ. Η ενεργητική παρακολούθηση περιλαμβάνει την τακτική μέτρηση PSA, τη δακτυλική εξέταση, τη διενέργεια στο έτος συνήθως βιοψίας προστάτη και τελευταία εναλλακτικά της βιοψίας πολυπαραμετρική μαγνητική τομογραφία προστάτη. Σε άνδρες μεγάλης ηλικίας ή μικρότερης ηλικίας με σοβαρά όμως προβλήματα υγείας (για παράδειγμα καρδιακή ανεπάρκεια) που δεν έχουν δεκαετές προσδόκιμο επιβίωσης υπάρχει και η επιλογή να μην γίνει τίποτα για τη νόσο παρά μόνο παρακολούθηση (watchful waiting).
Υποβλήθηκα σε ριζική προστατεκτομή ή ακτινοθεραπεία. Ποια παρακολούθηση θα χρειαστώ μετά;
Ο ουρολόγος σας θα σας εξηγήσει τα αποτελέσματα της τελικής βιοψίας, η οποία είναι πολύ σημαντική για το σχεδιασμό της παρακολούθησης. Επίσης θα σας παρακολουθήσει σε βάθος χρόνου για το θέμα των πιθανών επιπλοκών (στυτική δυσκολία, ακράτεια, στενώματα). Γενικά ένα μήνα μετά το χειρουργείο θα πρέπει να κάνετε μία μέτρηση PSA που συνήθως είναι κοντά στο μηδέν. Το επιθυμητό είναι να είναι μικρότερο του 0,2 ng/ml. Προσοχή λοιπόν γιατί μετά το χειρουργείο δεν ισχύουν οι φυσιολογικές τιμές των μικροβιολόγων και πρόκειται για τελείως διαφορετική περίπτωση!
Ανάλογα με τη βιοψία θα προταθούν μετρήσεις PSA σε τακτά διαστήματα. Ένα σύνηθες σχήμα σε μετρίου-υψηλού κινδύνου νόσο είναι ανά τρίμηνο για 2 έτη και μετά ανά εξάμηνο. Γενικά αν το PSA είναι μηδενικό στην πορεία δεν υπάρχει λόγος να επαναλαμβάνονται αξονικές τομογραφίες και σπινθηρογραφήματα, παρά μόνο αν υπάρχουν ενδείξεις κλινικής προόδου της νόσου. Εξαίρεση είναι τα πολύ επιθετικά νεοπλάσματα με Gleason Score 9-10 που μπορεί να εξελίσσονται χωρίς να δίνουν απαραίτητα σημαντική αύξηση του PSA.
Έχω μεταστατικό καρκίνο του προστάτη. Ποιες είναι οι επιλογές μου;
Πριν την ανακάλυψη του PSA σχεδόν όλοι οι προστατικοί καρκίνοι ανακαλυπτόντουσαν σε προχωρημένο στάδιο. Τα τελευταία 30 χρόνια ευτυχώς τα πράγματα έχουν αλλάξει και σήμερα μόνο το 5% των ανδρών θα διαγνωσθούν εξ αρχής με μεταστάσεις, κυρίως στα κόκκαλα. Την τελευταία πενταετία με την ανακάλυψη νεότερων φαρμάκων έχει βελτιωθεί σημαντικά η επιβίωση αυτών των ασθενών και από 2-3 έτη που ήταν προ δέκα ετών έχει φθάσει στα 5 χρόνια κατά μέσο όρο.
Στο μεταστατικό καρκίνο του προστάτη δεν υπάρχει πρακτικά ριζική αντιμετώπιση. Οι θεραπείες αποσκοπούν στη βελτίωση της επιβίωσης , την αντιμετώπιση των συμπτωμάτων, την ελάττωση των επιπλοκών της νόσου και τη βελτίωση κατά το δυνατόν της ποιότητας ζωής.
Η βασική θεραπευτική επιλογή είναι η ορμονοθεραπεία. Πρακτικά πρόκειται για φαρμακευτικό ευνουχισμό, ώστε να ελαττωθούν ραγδαία τα επίπεδα της τεστοστερόνης που θεωρείται η ‘τροφή’ του καρκινικού κυττάρου. Σαν ιδέα παρουσιάστηκε από τον Charles Huggins το 1941, ο οποίος μετά από πολλά χρόνια έλαβε το βραβείο Νόμπελ για την εργασία του. Παλαιότερα γινόταν ορχεκτομή και από τις δύο πλευρές. Λόγω των σοβαρών ψυχολογικών προβλημάτων που αυτό δημιουργούσε, έχει ελαττωθεί πολύ η χρήση της. Έτσι σήμερα χρησιμοποιούμε ενέσεις LHRH αναλόγων ή ανταγωνιστών. Αυτές γίνονται ανά μήνα ή ανά τρίμηνο ανάλογα με τη περιεκτικότητα και τη δραστική ουσία. Με αυτόν τον τρόπο η τιμή του PSA πέφτει σημαντικά, καθώς και η τιμή της τεστοστερόνης. Έτσι κοιμίζουμε τα καρκινικά κύτταρα για διάστημα που ποικίλει από 1-2 έως πολύ περισσότερα έτη. Βασικές επιπλοκές της ορμονοθεραπείας είναι η στυτική δυσλειτουργία και οι εξάψεις.
Ο γιατρός θα σας παρακολουθήσει στενά κλινικά και με μετρήσεις του PSA. Κάποια στιγμή συνήθως το PSA αρχίζει να αυξάνεται. Αυτό οφείλεται στην ανάπτυξη ορμονοανθεκτικών κυττάρων και έτσι η νόσος μεταπηδά στο ορμονοάντοχο στάδιο. Όταν το PSA αυξηθεί πρέπει καταρχήν να μετρηθεί η τιμή της τεστοστερόνης για να δούμε αν όντως είναι χαμηλά και σε επίπεδα ευνουχισμού, γιατί η αύξηση μπορεί να οφείλεται και στο ότι απλά η ένεση δεν κάνει άριστα τη δουλειά της. Όταν επιβεβαιωθεί η ορμονοαντοχή, προχωράμε σε ορμονικούς χειρισμούς δεύτερης γραμμής (για παράδειγμα προσθήκη ή απόσυρση αντιανδρογόνου).
Σήμερα έχουμε στα χέρια μας δύο εξαιρετικά αντινεοπλασματικά φάρμακα που ο άνδρας λαμβάνει στο σπίτι του. Είναι η ενζαλουταμίδη και η αμπιρατερόνη που αποτέλεσαν επανάσταση στη σύγχρονη ογκολογία του ουροποιητικού συστήματος. Ένα μεγάλο ποσοστό ανδρών με ορμονοάντοχο προστατικό καρκίνο θα ανταποκριθούν κλινικά και με πτώση του PSA και θα ζήσουν για αρκετά χρόνια. Τα φάρμακα αυτά είναι πολύ ακριβά, αλλά καλύπτονται εξολοκλήρου από τα ασφαλιστικά ταμεία με μία διαδικασία που γίνεται μέσω του ΕΟΠΥΥ. Επίσης υπάρχει και η επιλογή της χημειοθεραπείας με ταξάνες. Αυτή ήταν η κλασσική αντιμετώπιση της ορμονοάντοχης νόσου πριν ανακαλυφθούν και κυκλοφορήσουν τα νεότερα φάρμακα την τελευταία 5ετία.
Ένας άλλος σημαντικός κίνδυνος για άνδρες με μεταστάσεις στα κόκκαλα είναι ο κίνδυνος παθολογικών καταγμάτων. Για αυτό το λόγο ανά μήνα κάνουμε μία ένεση ειδικής ουσίας που βοηθά πολύ ελαττώνοντας την πιθανότητα σπασιμάτων. Η ένεση αυτή καλύπτεται εξολοκλήρου από τα ταμεία και ο ασφαλισμένος την προμηθεύεται μέσω ειδικής διαδικασίας στα γραφεία του ΕΟΠΥΥ.
Ο καρκίνος του προστάτη είναι ο συχνότερος καρκίνος στους άνδρες μετά τα 50 έτη. Σήμερα έχουμε στο οπλοστάσιο μας εξαιρετικές σύγχρονες επιλογές και τα ογκολογικά αποτελέσματα είναι πολύ καλά, ακόμα και στην προχωρημένη νόσο. Είναι σημαντική η διάγνωση σε αρχικό στάδιο, ειδικά σε άνδρες υψηλού κινδύνου. Μην διστάσετε να επισκεφτείτε τον ουρολόγο σας.
 Παπαδημητρίου
Παπαδημητρίου